Catarata
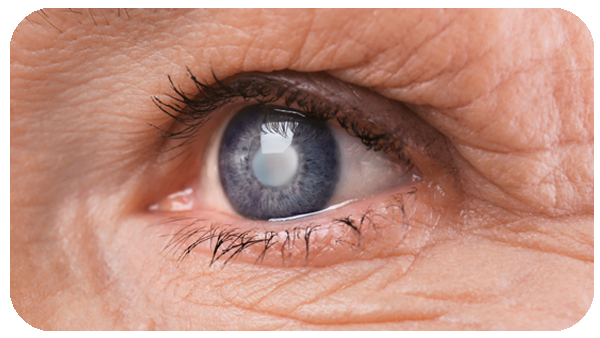
A catarata é a opacificação progressiva do cristalino, a lente natural do olho responsável por focar as imagens na retina. Com o avanço da catarata, a visão tende a ficar embaçada, com perda de contraste, redução da nitidez e maior dificuldade para enxergar à noite, principalmente com luzes e faróis.
É uma condição comum com o envelhecimento, mas também pode ocorrer por outros fatores, como: diabetes, uso prolongado de corticoides, histórico de trauma ocular e predisposição genética.
Quais são os sintomas da catarata?
Os sinais mais frequentes são:
• Visão borrada ou “nublada”
• Sensação de que há um “filtro” na visão
• Dificuldade para dirigir à noite
• Encandeamento com luzes (faróis, refletores)
• Necessidade de trocar o grau com frequência
• Cores mais apagadas e redução de contraste
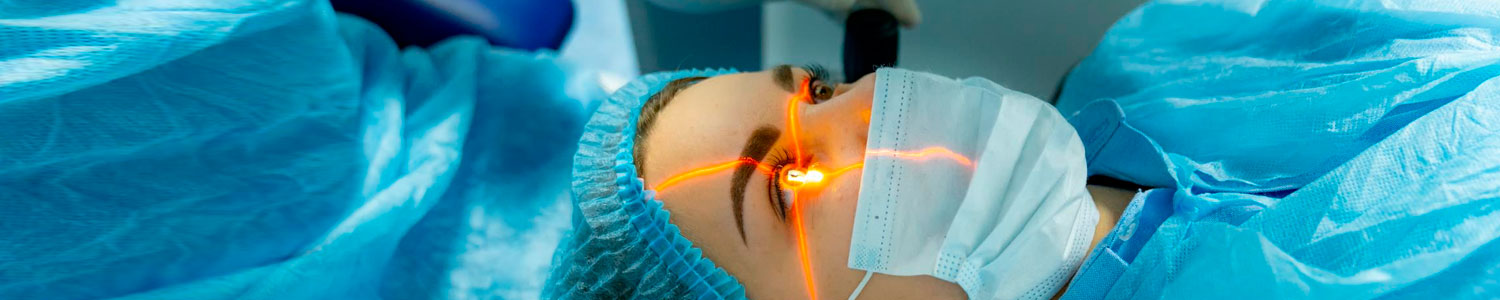
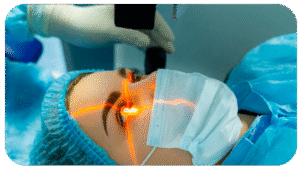
Cirurgia de Catarata:
Facectomia com Implante de Lente Intraocular (LIO)
O tratamento definitivo da catarata é cirúrgico. O procedimento realizado pelos especialistas da Visioclinica Santos é a Facectomia com Implante de Lente intraocular (LIO) — técnica moderna que consiste em:
✅ Remoção do cristalino opacificado (catarata)
✅ Implante de uma lente intraocular para restaurar a visão
Na maioria dos casos, o procedimento é realizado pela técnica de facoemulsificação, que utiliza microincisão e fragmentação do cristalino, permitindo uma cirurgia mais segura, com recuperação mais rápida e excelente estabilidade visual.
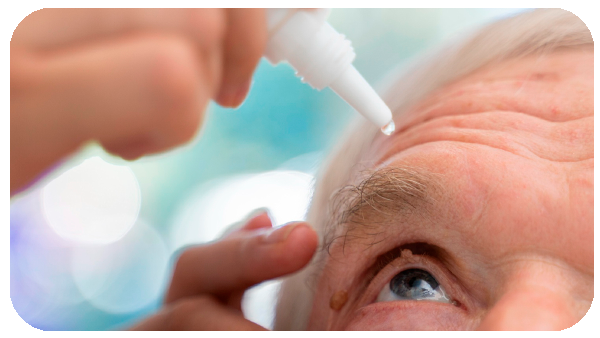
Como é a recuperação?
A recuperação costuma ser rápida, com melhora visual progressiva nos primeiros dias. No pós-operatório, o paciente utiliza colírios específicos para controle inflamatório e cicatrização, seguindo as orientações médicas.
Recomendações comuns:
• evitar esforço físico intenso nos primeiros dias
• não coçar os olhos
• usar os colírios corretamente
• comparecer às consultas de revisão
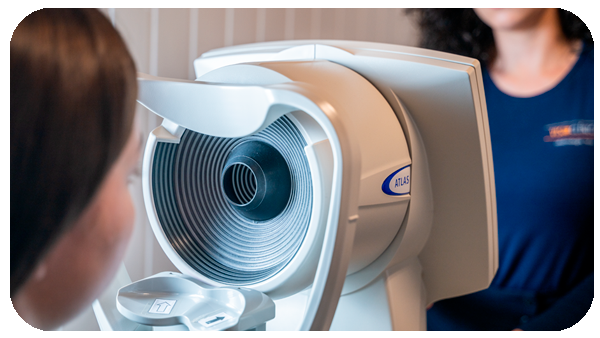
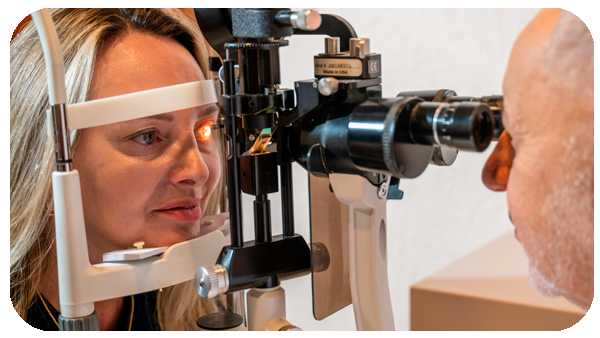
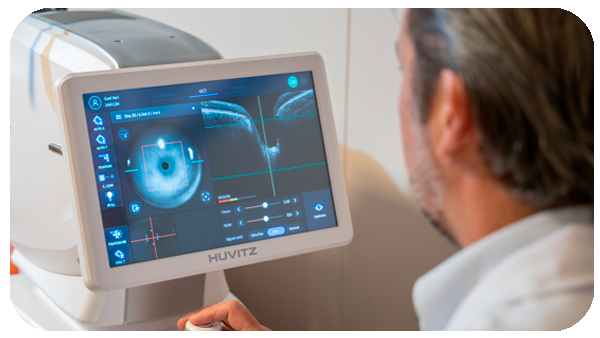
Diagnóstico
O diagnóstico é feito através de avaliação oftalmológica completa, com exame de lâmpada de fenda e testes de acuidade visual.
Quando necessário, podem ser solicitados exames complementares para planejamento cirúrgico, como biometria ocular, topografia corneana e análise da saúde da retina. Para comodidade dos pacientes, todos estes exames são realizados na própria clínica.
Lentes intraoculares: quais opções existem?
A escolha da lente depende do perfil visual do paciente e das características do olho. As principais opções são:
• Lente Monofocal: excelente para visão de longe (pode necessitar óculos para perto)
• Lente Tórica: indicada para pacientes com astigmatismo
• Lentes Multifocais / EDOF: podem reduzir a dependência de óculos, conforme indicação e critérios clínicos
A melhor opção é definida após avaliação completa e planejamento cirúrgico individualizado.